别让胰腺“闹脾气”!急性胰腺炎的真相与守护指南

本期科普作者|普通外科 主治医师 李立方

大家好
我是胰腺
一个藏在胃后方的“低调功臣”
平时我默默干着两件大事:
分泌消化酶帮身体分解食物
释放胰岛素调节血糖
堪称消化系统和代谢系统的“双重保障”
但千万别以为我脾气好
要是你们仗着我“好说话”就肆意折腾
如果让我生了气
得了急性胰腺炎就没那么好收场了
今天我就来好好说说怎么才能和我和平共处!
急性胰腺炎:胰腺的“自我攻击”危机
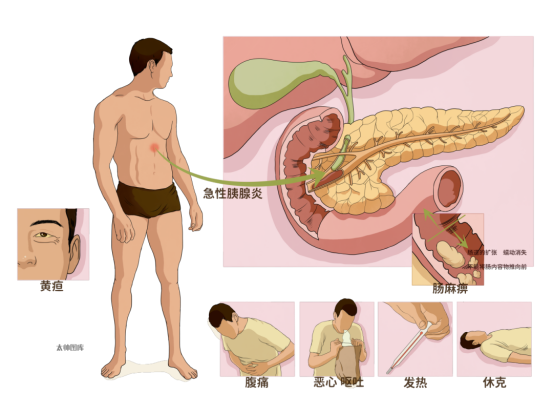
急性胰腺炎,说直白点就是我突然“发炎暴走”,最可怕的是,严重时我分泌的消化酶会反过来攻击自己,就像一把本该用来消化食物的“尖刀”,转头刺向了我自己和周围的器官,这就是医学上说的“自我消化”。
一旦走到这一步,患者会遭遇一系列难以忍受的症状:
剧烈腹痛:不是普通的胃疼,而是像被重物碾压、尖刀刺穿一样的剧痛,还会顺着腰背部扩散,弯腰屈膝都难以缓解;
恶心呕吐:吃进去的东西全吐出来,严重时连黄绿色的胆汁都会吐出来,而且呕吐后腹痛丝毫不会减轻;
全身不适:发烧、肚子胀得像充满气体的气球,肠道也会“罢工”停止蠕动,导致肠麻痹;
危重警报:如果病情失控,还会出现休克、多器官衰竭,甚至黄疸,生命都会受到威胁。
这些“导火索”,正在逼胰腺“自残”
1. 暴饮暴食:胰腺的“超负荷加班”
想象一下,你一顿狂吃火锅、烧烤、油炸食品,再配上奶茶、奶油蛋糕,短时间内大量高脂、高蛋白、高糖的食物涌入肠胃,我只能被迫开启“极限加班模式”,疯狂分泌消化酶来应对。可消化酶的“运输管道”就那么粗,突然涌入的大量酶会造成管道堵塞,排不出去的酶在我体内“原地爆炸”,直接引发炎症。
其中,高脂饮食是最危险的“元凶”之一,可能诱发高脂血症性胰腺炎。福建医科大学附属第一医院就接诊过这样的患者:一位小伙子连续3天吃自助餐,胡吃海喝后直接住进ICU,医生抽出的血都是乳白色的——这就是血液中脂肪过多的典型表现。
2. 大量饮酒:胰腺的“慢性毒药”
酒精对我来说,就是不折不扣的“有害物质”。它不仅会直接损伤我的细胞,还会刺激胃酸分泌,让我分泌消化酶的节奏彻底紊乱,同时导致“运输管道”痉挛收缩,消化酶排出受阻。
这里要给大家划重点:男性一天摄入酒精超过40g(大约是2两白酒)就已进入危险区,女性对酒精更敏感,风险阈值更低。很多长期酗酒的人,可能在一次酒局“喝到断片”后,第二天就因剧烈腹痛送医,确诊急性胰腺炎。
3. 其他“帮凶”不容忽视
除了吃和喝,还有一些因素也可能让我“发飙”:胆结石是重要诱因,约占40%的病例,结石堵塞胰管会直接引发炎症;高钙血症、部分药物(如激素)、遗传因素等也可能成为导火索。但必须强调的是,90%的急性胰腺炎都和饮食、饮酒密切相关!
胰腺“暴怒”后,该如何安抚?
一旦确诊急性胰腺炎,核心原则是让我“彻底休息”,避免进一步损伤:
1. 禁食禁水:这是最关键的一步,暂时停止进食饮水,避免刺激我分泌更多消化酶,同时通过输液维持身体所需的营养和水分;
2. 针对性治疗:医生会使用药物减少胰酶分泌,阻止“自我消化”继续恶化,同时进行止痛、抗感染治疗——要知道,我平时默默无闻,痛起来却足以让人崩溃;
3. 重症监护:如果出现胰腺坏死、感染等严重情况,可能需要手术干预,全程需在重症监护室密切监测;
4. 逐步恢复饮食:病情好转后,饮食要从米汤、面汤等流质食物开始,慢慢过渡到半流质、软食,全程避开油腻、辛辣、高脂食物。
预后关键:康复后别再“惹毛”胰腺
轻症患者:通常1周左右能好转,但这只是“暂时和解”,如果康复后继续暴饮暴食、酗酒,我大概率会再次“罢工”,甚至发展为慢性胰腺炎,反复腹痛、消化不良会伴随终生;
重症患者:死亡率高达20%,即便抢救成功,也可能留下糖尿病、胰腺假性囊肿等后遗症,严重影响生活质量。
守护胰腺,记住这3个核心要点
1. 饮食有度:每餐七分饱即可,拒绝高脂、高糖、高蛋白食物的“狂轰滥炸”,多吃蔬菜、粗粮,让消化节奏更平稳;
2. 酒精限量:最好做到不饮酒,若实在无法避免,也要严格控制量,男性单日酒精摄入量不超过25g,女性不超过15g,杜绝“喝到断片”的情况;
3. 隐患早治:定期体检,若发现胆结石、高钙血症等问题,及时治疗,别等它们堵塞胰管、诱发胰腺炎才追悔莫及。
胰腺就像身体里的“敏感工作者”
需要细心呵护才能正常运转
别让一时的口腹之欲
换来胰腺的“暴怒反击”
从今天起,管住嘴、控住酒、早排查,
让我们一起守护这个默默奉献的“身体功臣”
一审:李立方
二审:刘笑春三审:李泽信



